Eierstokkanker
Ovariumcarcinoom
Gepubliceerd op: 08 maart 2022Bij eierstokkanker of ovariumcarcinoom is sprake van een kwaadaardige tumor in de eierstokken. Eierstokkanker geeft in het begin weinig klachten, waardoor de ziekte vaak pas wordt ontdekt als het is uitgezaaid naar andere organen.
Eierstokkanker wordt jaarlijks bij ongeveer 1100 vrouwen vastgesteld. Het komt vooral voor bij oudere vrouwen; de gemiddelde leeftijd is 70 jaar. Een zeer zeldzaam type eierstokkanker, de kiemceltumor, komt echter vooral voor bij jonge meisjes en minder bij volwassenen.
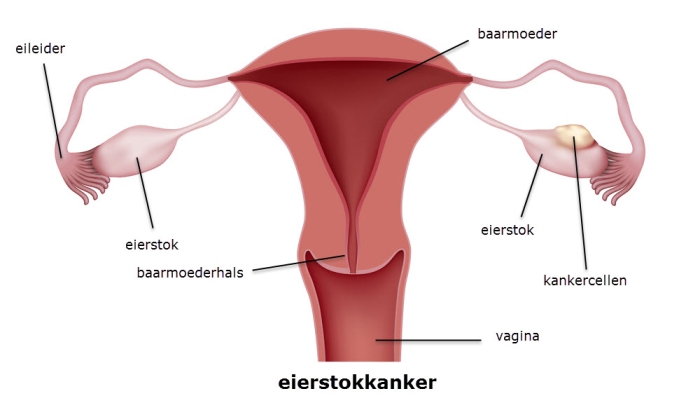
Bij eierstokkanker ontstaat er een kwaadaardige tumor in de eierstok of in de eileider. De medische naam voor eierstokkanker is ovariumcarcinoom.
De eierstokken (ovaria) liggen onderin de buik, links en rechts van de baarmoeder. De eileiders verbinden de eierstokken met de baarmoeder.
Oorzaken
Er zijn verschillende typen eierstokkanker. Het verschil in deze typen zit in het soort weefsel waarin de tumor ontstaat.
- De tumor ontstaat meestal in de buitenste laag van de eierstok. Dit ontstaan uit epitheel afkomstig van de eileider (tuba Fallopii). Deze vorm komt het meeste voor (ongeveer acht tot negen van de tien gevallen).
- In enkele gevallen ontstaat eierstokkanker in het weefsel waar de eicellen liggen.
De oorzaak van eierstokkanker is niet precies bekend. Wel zijn er aanwijzingen dat de kans op eierstokkanker samenhangt met het aantal eisprongen dat een vrouw in haar leven heeft gehad. Hoe minder vaak een eisprong, bijvoorbeeld door pilgebruik of (meerdere) zwangerschap(pen), hoe kleiner de kans op eierstokkanker. Bij ongeveer één op de tien vrouwen met eierstokkanker speelt erfelijkheid een rol.
Klachten
Eierstokkanker geeft in het begin weinig tot geen klachten. In een later stadium kan er buikpijn ontstaan, doordat de eierstokken flink vergroot zijn of doordat er veel vocht in de buik blijft zitten. Er zijn meerdere klachten mogelijk, maar die verschillen van patiënt tot patiënt. Bij aanhoudende buikpijn is het altijd verstandig om naar de huisarts te gaan.
Onderzoek
De diagnose eierstokkanker kan alleen met zekerheid worden gesteld door middel van weefselonderzoek na een operatie. De verdenking op eierstokkanker wordt bepaald door de uitslag de echoscopie in combinatie met een verhoogd CA-125-gehalte in het bloed. CA-125 is een eiwit in het bloed dat kan duiden op eierstokkanker.
Als uit het echoscopisch onderzoek en het bloedonderzoek blijkt, dat de afwijking aan de eierstok(ken) mogelijk kwaadaardig is, moeten de eierstok(ken) worden weggehaald tijdens een operatie. Wanneer tijdens de operatie de verdenking op eierstokkanker bevestigd wordt, worden ook de lymfeklieren en het vetschort van de darm weggehaald, omdat hier uitzaaiingen in kunnen zitten. Soms wordt ook de baarmoeder weggehaald. Uiteraard wordt dit van tevoren uitgebreid met de patiënt overlegd. Het doel van deze operatie is dus om met zekerheid de diagnose te stellen, het stadium van de ziekte te bepalen en de eerste stap te zetten in de behandeling van eierstokkanker.
Behandeling
In het Slingeland Ziekenhuis wordt voor de behandeling van patiënten met (mogelijke) eierstokkanker samengewerkt met specialisten in andere ziekenhuizen. Dit is een multidisciplinaire benadering. De gynaecologen overleggen hiervoor met de gynaecologisch oncologen van het Radboudumc te Nijmegen (artsen die zich hebben gespecialiseerd in zorg voor vrouwen met gynaecologische kanker).
Bij een vermoeden van eierstokkanker, wordt in een multidisciplinair overleg met de gynaecologisch oncologen een behandelplan opgesteld. Bij dit overleg zijn ook pathologen en specialisten van de Radiotherapiegroep aanwezig. Een operatie wordt niet in het Slingeland Ziekenhuis gedaan maar in het Radboudumc te Nijmegen.
Na de operatie is er vaak een aanvullende behandeling in de vorm van chemotherapie nodig. Chemotherapie wordt verzorgd door de internist-oncologen van het Slingeland Ziekenhuis, die ook al vanaf het begin bij de behandeling van de patiënt betrokken zijn.
Aanvullende informatie
- Kanker.nl eierstokkanker
- Stichting Olijf - gynaecologische kanker
Laatst bijgewerkt op: 08 maart 2022